CÁNCER COLORRECTAL: CALIDAD DE VIDA Y EDUCACIÓN PARA LA SALUD DE LOS PACIENTES CON OSTOMÍAS DIGESTIVAS, NPunto Volumen V. Número 47. Febrero 2022
CÁNCER COLORRECTAL: CALIDAD DE VIDA Y EDUCACIÓN PARA LA SALUD DE LOS PACIENTES CON OSTOMÍAS DIGESTIVAS
Reguera Suárez, Lucía Enfermera Hospital Universitario Central de Asturias.
COLORECTAL CANCER: QUALITY OF LIFE AND EDUCATION FOR THE HEALTH OF PATIENTS WITH DIGESTIVE OSTOMIES
RESUMEN
El cáncer colorrectal (CCR) es aquel que se origina en el colon o recto. Es una de las neoplasias malignas más frecuentes del aparato digestivo, la segunda más frecuente en países desarrollados y responsable del 10% de las muertes por cáncer.
Los factores de riesgo de padecer CCR son: edad mayor de 50 años, sexo masculino, dieta alta en grasas saturadas y carnes procesadas, y consumo de tabaco.
El tratamiento fundamental es la extirpación quirúrgica, con la consecuente creación de una ostomía digestiva de eliminación, lo que provoca una serie de repercusiones en la vida del paciente. El profesional de Enfermería tiene un papel muy importante en la educación sanitaria al paciente ostomizado.
Palabras clave: neoplasias, epidemiología, neoplasias colorrectales, ostomía digestiva, calidad de vida, enfermera, educación sanitaria.
ABSTRACT
Colorectal cancer (CRC) is cancer that begins in the colon or rectum. It is one of the most frequent malignancies of the digestive tract, the second most frequent in developed countries and responsible for 10% of cancer deaths.
The risk factors for CRC are: age over 50, male, diet high in saturated fats and processed meats, and tobacco use.
The fundamental treatment is surgical removal, with the consequent creation of a digestive ostomy of elimination, which causes a series of repercussions in the life of the patient. The nursing professional has a very important role in health education to the patient ostomized.
Keywords: neoplasms, epidemiology, colorrectal neoplasms, digestive ostomy, quality of life, nurse, health education.
INTRODUCCIÓN
EL CÁNCER
La palabra cáncer agrupa a un conjunto de enfermedades relacionadas. Existen más de cien tipos de cáncer. El cáncer se puede originar en cualquier parte del cuerpo.
En todas ellas, algunas células del organismo empiezan a dividirse sin control y se diseminan por los tejidos cercanos, dificultando el funcionamiento normal del organismo.
Cuando estas células forman una masa, se las denomina tumor. Los tumores pueden ser benignos o malignos.
Los tumores benignos no son cáncer, pero los malignos sí lo son.
Cuando las células cancerosas que comenzaron su crecimiento en un lugar (Ej.: pulmón) migran a otra zona del cuerpo (Ej.: hueso), se denomina metástasis. En la metástasis, las células cancerosas tienen las mismas características histológicas que en lugar donde se originaron.
En 1977, J. Michael Bishop y Harold E. Varmus descubrieron el primer oncogen, lo que permitió comprender la producción de tumores malignos a partir de cambios producidos en genes normales.
Por esto, podemos definir el cáncer como una enfermedad genética que se produce por alteraciones en el ADN de la célula, las cuales son responsables de un crecimiento anormal.
Estas alteraciones en el ADN pueden ser:
- Hereditarias, transmitidas de padres a hijos porque se encuentran en los gametos de los padres. Todas las células del hijo tendrán esta mutación. Sólo el 5% de los cánceres se producen por estas mutaciones hereditarias.
- Adquiridas, resultado de algunas exposiciones al ambiente. La mutación se origina en una célula y se transmite a todas las células que se originan a partir de la primera. Estas mutaciones son las causantes de la mayoría de casos de cáncer.
CAUSAS DEL CÁNCER Y FACTORES DE RIESGO
Cómo ya se ha descrito, el cáncer se produce por la transformación de células normales en tumorales. Esta alteración es el resultado de la interacción entre factores genéticos del paciente y agentes externos:
- Carcinógenos físicos: radiaciones ultravioletas e ionizantes
- Carcinógenos químicos: humo del tabaco, contaminantes de los alimentos y bebidas,
- Carcinógenos biológicos: virus, bacterias, parásitos
El envejecimiento es otro factor fundamental en la aparición de cáncer, ya que esta enfermedad aumenta con la edad.
Existen determinados factores de riesgo de padecer cáncer, es decir, comportamientos o acciones que pueden aumentar las probabilidades de padecer esta enfermedad.
- Consumo de tabaco: aumenta la probabilidad de padecer cáncer de pulmón, boca, laringe, páncreas y vejiga. Su combinación con el alcohol aumenta su efecto cancerígeno. Es la causa principal de cáncer en la Unión Europea.
- Consumo de alcohol aumenta la probabilidad de padecer cáncer de hígado, páncreas, cavidad oral, y laringe.
- Mala alimentación: la ingesta alta de grasas se asocia a cáncer de colon, próstata y mama. Un alto consumo de frutas y verduras es protector contra el cáncer.
- Exposición solar: aumenta la probabilidad de padecer cáncer de piel.
- Exposición al virus del papiloma humano: es responsable del cáncer de cérvix en un 80% de los casos.
- Inactividad física: junto con la mala alimentación, contribuye al desarrollo de enfermedades y síndrome metabólico.
Entre el 30 y el 50% de los cánceres se pueden evitar. Para ello, es necesario reducir los factores de riesgo y aplicar estrategias preventivas.
La prevención incluye la detección precoz de la enfermedad y el tratamiento.
El Código Europeo contra el Cáncer es una iniciativa de la Comisión Europea para informar a los ciudadanos sobre lo que pueden hacer para reducir el riesgo de cáncer. Contiene doce recomendaciones: cuántas más se sigan, menor será el riesgo de padecerlo.
Se considera que podría evitarse casi la mitad de las muertes por cáncer en Europa si todos siguieran estas recomendaciones.
- No fume. No consuma ningún tipo de tabaco.
- Haga que su hogar sea libre de humo. Apoye las políticas libres de humo en su lugar de trabajo.
- Tome medidas para tener un peso corporal saludable.
- Realice alguna actividad física en la vida cotidiana. Limite el tiempo que pasa sentado.
- Mantenga una dieta saludable:
- Coma muchos cereales integrales, legumbres, verduras y frutas.
- Limite los alimentos altos en calorías (ricos en azúcar o grasa) y las bebidas azucaradas.
- Evite la carne procesada: limite la carne roja y los alimentos con alto contenido de sal.
- Si usted bebe alcohol de cualquier tipo, limite su consumo. No consumirlo es mejor para la prevención del cáncer.
- Evite el exceso de sol, especialmente en niños. Use protección solar. No tome rayos UVA.
- En el lugar de trabajo, protéjase frente a sustancias que causen cáncer siguiendo las instrucciones de salud y seguridad.
- Averigüe si está expuesto a la radiación de niveles naturalmente altos de radón en su hogar. Tome medidas para reducirlo si estos fueran altos.
- Para las mujeres:
- La lactancia materna reduce el riesgo de cáncer de la madre. Si puede, amamante a su bebé.
- La terapia de sustitución hormonal (TRH) aumenta el riesgo de ciertos tipos de cáncer. Limite su uso.
- Asegúrese de que sus hijos participen en los programas de vacunación para:
- Hepatitis B (recién nacidos)
- Virus del papiloma humano (para las niñas).
- Forme parte en los programas de cribado del cáncer organizados para:
- Cáncer de intestino (hombres y mujeres)
- Cáncer de mama (mujeres)
- Cáncer de cuello de útero (mujeres).
CLASIFICACIÓN DE LOS TUMORES
Los tumores son muy difíciles de clasificar, y puede realizarse atendiendo a diferentes criterios:
- Según su consistencia:
- Sólidos: capaces de formar una masa tumoral. Los más frecuentes son: el cáncer de mama, de pulmón, colorrectal, de próstata.
- No sólidos: no forman masa tumoral. Ej.: tumores de la medula ósea.
- Según su histología
- Epitelial: originados en células epiteliales. Son carcinomas.
- Mesenquimal: originados en las células mesenquimales. Son sarcomas.
- Muscular: originados en músculo liso o esquelético. Son leiomiosarcomas y rabdomiosarcomas.
- De origen neural: se originan en células del sistema nervioso
- Según su grado de diferenciación: indica cuánto se parece o diferencia a la morfología celular normal de la zona en la que aparece el tumor.
- Bien diferenciado: las células tumorales se parecen a las células locales.
- Indiferenciado: las células tumorales se parecen poco a las células locales.
- Según su invasión y extensión: se clasifica según la clasificación TNM.
EPIDEMIOLOGÍA DEL CÁNCER
El cáncer constituye un problema de salud pública. El impacto económico del cáncer es sustancial y va en aumento. Constituye una de las principales causas de ingreso hospitalario y es la tercera causa de estancia hospitalaria.
En 2012, se diagnosticaron aproximadamente 14 millones de casos nuevos en el mundo.
Es la segunda causa de muerte a nivel mundial. En 2015, ocasionó 8,8 millones de defunciones. Casi una de cada seis defunciones en el mundo se debe a esta enfermedad. La mortalidad por cáncer es más alta en hombres que en mujeres.
Más de 60 % de los nuevos casos de cáncer en el mundo tienen lugar en África, Asia, Sudamérica y Centroamérica, el 70 % de las muertes por cáncer en el mundo también ocurren en estas regiones.
Más del 90% de los países de ingresos altos ofrecen tratamiento a los enfermos oncológicos, mientras que en los países de ingresos bajos este porcentaje es inferior al 30%.
Los tumores más frecuentes a nivel mundial fueron los de pulmón, mama, colorrecto, próstata, estómago e hígado.
Los cinco tipos de cáncer que causan mayor número de fallecimientos son: cáncer pulmonar (1,59 millones de muertes), hepático, colorrectal, gástrico, y mamario.
Alrededor de un tercio de las muertes se debe a los cinco principales factores de riesgo conductuales y dietéticos: índice de masa corporal elevado, ingesta reducida de frutas y verduras, falta de actividad física, consumo de tabaco y consumo de alcohol.
El tabaquismo es el principal factor de riesgo y ocasiona aproximadamente el 22% de las muertes por cáncer.
Se considera que, en Europa, quienes siguen un estilo de vida saludable tienen un riesgo de padecer cáncer un 18 % menor que quienes no respetan las recomendaciones en cuanto a estilo de vida y peso corporal.
Las infecciones oncogénicas, causadas por virus de la Hepatitis o papilomavirus humanos, ocasionan el 25% de los casos de cáncer en los países de ingresos medios y bajos.
EL CÁNCER EN ESPAÑA
En los últimos 20 años, el número de tumores diagnosticados ha experimentado un crecimiento constante debido al aumento poblacional, a las técnicas de detección precoz y al aumento de la esperanza de vida, ya que a medida que se envejece hay mayores probabilidades de desarrollar cáncer.
Además, en esta tendencia de aumento de la incidencia de cáncer, se identifican factores de riesgo que pueden aumentar o disminuir la aparición de tumores, como es el caso del tabaco, el alcohol, la contaminación, la obesidad, etc.
El número total de nuevos casos de cáncer en España en 2015 fue de 247.771 (148.827 en varones y 98.944 en mujeres).
Estos datos permiten hacer un pronóstico impactante: uno de cada dos hombres y una de cada tres mujeres tendrá un cáncer a lo largo de su vida.
Los tipos de cáncer más frecuentemente diagnosticados en el año 2015 fueron:
- colo-recto (41.441 casos)
- próstata (33.370 casos)
- pulmón (28.347 casos)
- mama (27.747 casos)
- vejiga (21.093 casos).
Los cinco tumores más frecuentemente diagnosticados en varones en España en el año 2015 fueron:
- próstata (33.370 casos)
- colo-recto (24.764 casos)
- pulmón (22.430 casos),
- vejiga (17.439 casos)
- estómago (5.150 casos).
En mujeres los cinco tumores más frecuentemente diagnosticados fueron:
- cáncer de mama (27.747 casos)
- colo-recto (16.677 casos)
- cuerpo uterino (6.160 casos)
- pulmón (5.917 casos)
- vejiga (3.654 casos).
Los tumores son la causa más frecuente de muerte entre los varones en España, por delante de las enfermedades cardiovasculares y las enfermedades respiratorias.
En mujeres suponen la segunda causa de muerte, por detrás de las enfermedades cardiovasculares. La tercera causa de muerte en mujeres en España son las enfermedades respiratorias
La mortalidad según el tipo de tumor en España se sitúa según la siguiente lista:
- Cáncer de pulmón (21220 casos)
- Cáncer colorrectal (15.449)
- Cáncer de páncreas (6.278)
- Cáncer de mama (6.213)
- Cáncer de próstata (5.855)
Sin embargo, existen diferencias por sexos.
En el caso de las mujeres, el tumor que más muertes provoca es el de mama (6.213), seguido del cáncer colorrectal (4.827), pulmón (4.047) y páncreas (3.085).
En los hombres, el más mortal es el cáncer de pulmón (17.173 fallecimientos), seguido del colon (6.951), próstata (5.855), vejiga (3.894) e hígado (3.389).
Entre los años 2003-2012 la mortalidad por tumores se redujo un 1,32% al año, pese a que se experimentó un aumento de la incidencia. Esta tendencia refleja la mejora en la supervivencia de los pacientes debido a la prevención, el diagnostico precoz y los avances terapéuticos.
En el siguiente gráfico, se resumen los datos de mortalidad y edad media de fallecimiento de los principales tipos de tumores que afectan en España.
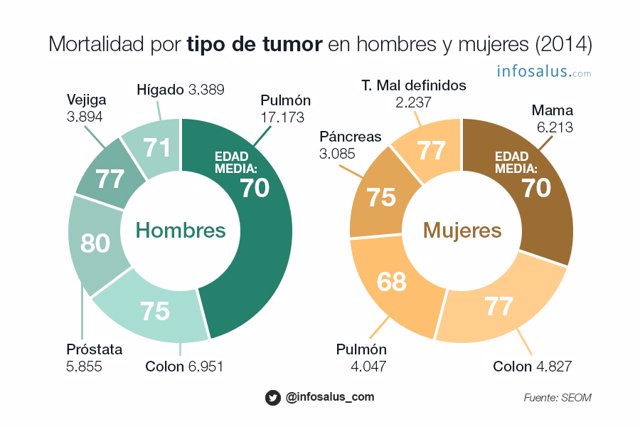
Ilustración 1. Fuente: Sociedad Española de Oncología Médica.
DIAGNÓSTICO
El diagnóstico de cáncer se basa en tres pruebas fundamentales:
- Biopsia: es el procedimiento por el cual se extrae, y posteriormente analiza, una muestra de tejido al microscopio para ver si presenta células cancerosas.
- Estudios de imagen: generan representaciones gráficas de las regiones internas del cuerpo. Permite determinar la extensión del tumor y establecer una valoración del pronóstico y el tratamiento de la enfermedad. Ej.: tomografía computarizada, resonancia magnética, ecografía, mamografía, etc.
- Pruebas de laboratorio: mediante un análisis, se pueden detectar concentraciones anómalas de ciertas sustancias (marcadores tumorales), producidas por células cancerosas o por otras células del cuerpo como respuesta al cáncer, y que pueden ser un signo de cáncer.
Se debe incluir: estudio hematológico, bioquímica hepática, función renal, proteinograma, ionograma, estudios de coagulación, etc.
Algunos de estos marcadores tumorales son:
- Activador del plasminógeno urocinasa (uPA) e inhibidor del activador del plasminógeno (PAI-1): relacionados con el cáncer de mama
- Alfa-fetoproteína (AFP): relacionado con cáncer de hígado
- Antígeno carcinoembrionario (CEA): relacionado con cáncer colorectal
- Antígeno prostático específico (PSA): relacionado con el cáncer de próstata
EXTENSIÓN
Tras el diagnóstico, la estatificación del tumor describe el grado de extensión.
El sistema TNM es uno de los más utilizados para describir el tipo de tumor y el grado de extensión.
El American Joint Committee on Cancer (AJCC) y la International Union Against Cancer (UICC) crearon este sistema y se encargan de actualizarlo.
Este sistema se basa en:
- T: indica tamaño del tumor o extensión
- N: indica si la extensión afecta a ganglios linfáticos cercanos o regionales
- M: indica si hay diseminación a distancia o metástasis
A cada letra se le añade un numero para indicar medida, extensión y si hay metástasis.
- Tumor primario (T)
- TX: no puede evaluarse el tumor primario
- T0: No hay evidencia de tumor primario
- T1, T2, T3, T4: Se refiere al tamaño y/o extensión del tumor. Cuanto mayor es el número tras la letra T, mayor es el tamaño del tumor.
- Las T pueden dividirse todavía más para proveer más detalle. Ej.: T3a, T3b.
- Ganglios linfáticos regionales (N)
- NX: No puede evaluarse la afectación.
- N0: No hay cáncer en los ganglios linfáticos cercanos
- N1, N2, N3: Se refiere al número y ubicación de los ganglios linfáticos afectados.
- Metástasis distante (M)
- MX: No puede evaluarse la metástasis
- M0: No hay metástasis
- M1: El cáncer se ha diseminado a otras partes del cuerpo
Para muchos cánceres, las combinaciones TNM corresponden a una clasificación de 0 a 4 estadios, que son diferentes para cada tipo de tumor.
De manera general, el estadio se define:
- Estadio 0: Carcinoma in situ. Hay células anormales presentes, pero no se han diseminado.
- Estadio I, estadio II, y estadio III. Hay cáncer presente. Cuánto mayor estadio, mayor tamaño del tumor y más se ha extendido a tejidos cercanos.
- Estadio IV. El cáncer se ha diseminado a otras partes del cuerpo.
Conocer el estadio en el que se encuentra un tumor permite entender su gravedad y el pronóstico y diseñar un buen plan terapéutico.
PRONÓSTICO
El pronóstico es una estimación de lo que ocurrirá durante la enfermedad. Existen muchos factores que afectan al pronóstico de un cáncer:
- Tipo de cáncer y situación en el cuerpo
- Estadio en el que se encuentra
- Características de las células cancerosas y estado de diferenciación
- Edad del paciente y estado de salud previo (nutricional, físico, nivel de dependencia,), calidad de vida, etc.
- Respuesta del paciente al tratamiento administrado
El pronóstico se calcula utilizando estadísticas. Algunas de las más utilizadas son:
- Supervivencia específica al cáncer: es el porcentaje de pacientes con un tipo y un estadio específico de cáncer que no han muerto debido al cáncer durante un período determinado de tiempo (generalmente 5 años) después del diagnóstico. Supervivencia relativa: esta estadística compara el porcentaje de pacientes con cáncer que ha sobrevivido tras un periodo determinado de tiempo después del diagnóstico con las personas que no tienen cáncer.
- Supervivencia general: es el porcentaje de personas con un tipo y estadio específico de cáncer que no han muerto tras un período determinado de tiempo después del diagnóstico.
- Supervivencia sin enfermedad: es el porcentaje de pacientes que no presentan signos de cáncer durante un período determinado de tiempo después del tratamiento. Esta estadística también se llama supervivencia sin recidiva o supervivencia sin evolución
La supervivencia de los pacientes con cáncer, medida como proporción de casos que logran sobrevivir un tiempo preestablecido, es el indicador más importante de la eficacia del sistema asistencial en la lucha contra el cáncer.
Este indicador refleja en qué medida, los casos son diagnosticados en un estadio potencialmente curable y el grado de eficacia de los procedimientos terapéuticos.
La supervivencia de los pacientes con cáncer en España es similar a la de otros países europeos, situándose en un 53 % a los 5 años.
TRATAMIENTO
El tratamiento dependerá del tipo de cáncer, zona a la que afecta, y estadio. Los tratamientos más comunes para el cáncer son:
- Quimioterapia: es la utilización de medicamentos para matar a las células cancerosas o disminuir su crecimiento. Los fármacos utilizados también causan daño a las células sanas del organismo, ocasionando numerosos efectos secundarios.
- Radioterapia: también sirve para matar o disminuir el crecimiento de las células cancerosas. Este tratamiento utiliza rayos X de alta energía o haces de protones. Puede ser de haz externo, cuando una máquina ubicada fuera del cuerpo administra la radiación, o interna (braquiterapia), cuando el material radioactivo se introduce como un implante en la zona en la que está el tumor.
- Cirugía: se utiliza para extraer el tumor canceroso o extirpar alguna parte del cuerpo afectada por el cáncer. La resección de un tumor, implica en ocasiones crear una ostomía para mantener la funcionalidad de un órgano.
Una ostomía es la derivación quirúrgica de una víscera hacia el exterior a través de la piel, por un lugar diferente al orificio natural de excreción.
CLASIFICACIÓN DE LAS OSTOMÍAS SEGÚN EL ÓRGANO IMPLICADO
- Ostomías urinarias: es la derivación del conducto urinario (uréter) hacia una abertura en el abdomen para la excreción de la orina.
- Ureteroileostomía tipo Bricker: se abocan los uréteres a la piel a través de un conducto ileal. Es la forma de derivación urinaria no continente más utilizada.
- Ureterostomía cutánea: se abocan directamente los uréteres a la piel. Da peores resultados y debe ser utilizada de forma excepcional.
- Traqueostomías: derivación de la tráquea al exterior para mantener la permeabilidad de las vías aéreas
- Ostomías digestivas: los diferentes tipos de ostomías digestivas las desarrollaremos en el siguiente capítulo.
CÁNCER COLORECTAL
El cáncer colorrectal (CCR) es el que se origina en el colon o recto. Es una de las neoplasias malignas más frecuentes del aparato digestivo, la segunda más frecuente en países desarrollados y responsable del 10% de las muertes por cáncer.
Mayoritariamente el cáncer colorrectal se sitúa en el colon sigmoideo y unión rectosigmoidea (35%), colon transverso (15%), derecho o ascendente (10%) e izquierdo o descendente (7%).
RECORDATORIO ANATÓMICO DEL INTESTINO
Para comprender el funcionamiento y ubicación de los diferentes tipos de estomas digestivos, resulta fundamental recordar las diferentes partes del intestino:
- Intestino delgado (ID): conecta el estómago con el intestino grueso. Su función es la absorción de nutrientes. Su longitud alcanza 6-7 metros. Se divide en tres partes:
- Duodeno: rodea al páncreas y se divide en cuatro secciones: superior, descendente, horizontal y ascendente.
- Yeyuno: en este tramo, el jugo intestinal degrada proteínas, lípidos e hidratos de carbono. Tiene una membrana con vellosidades intestinales que absorben los nutrientes y los transportan a la sangre. También absorbe vitamina B12 y sales biliares.
- Íleon: esta porción termina en la válvula íleocecal, que conecta con el ciego.
- Intestino grueso (IG): es un tubo largo y hueco, cuya función es producir y almacenar las heces. Mide aproximadamente 1,5 metros. Está compuesto por cuatro partes:
- Ciego: es la primera parte del IG. Es un fondo de saco. En su parte posterior tiene un tubo con forma de gusano, que se denomina apéndice vermiforme.
- Colon: formado por cuatro secciones. Sus funciones son: extraer agua, mantener el equilibrio en la hidratación, absorber vitaminas y almacenar residuos. Aquí se encuentra la flora intestinal.
- Colon ascendente
- Colon transverso
- Colon descendente
- Colon sigmoide: une el colon descendente con el recto.
- Recto: en la zona próxima al conducto anal, sufre un ensanchamiento denominado ampolla rectal.
- Conducto anal: se ubica fuera de la cavidad abdominal. Termina en un orificio llamado ano, que tiene dos esfínteres: anal interno de tipo involuntario y anal externo, que bordea el conducto anal y es voluntario.

Ilustración 2. Partes del intestino.
La mayoría de los cánceres colorrectales comienza como un crecimiento, denominado pólipo, en el revestimiento interno del colon o del recto.
No todos los pólipos se convierten en cáncer, y la probabilidad de que se convierta en cáncer depende del tipo de pólipo. Existen dos tipos principales:
- Pólipos adenomatosos (adenomas): algunas veces se transforman en cáncer. También se denominan afecciones precancerosas.
- Pólipos inflamatorios y pólipos hiperplásicos: son más frecuentes, pero en general no son precancerosos.
FACTORES DE RIESGO DE PADECER CCR
- Edad: a partir de los 50 años aparecen el 50% del cáncer colorrectal. Para el cáncer de colon, la edad promedio de las personas al momento de recibir el diagnóstico es de 68 años en los hombres y de 72 años en las mujeres. Para el cáncer de recto, es de 63 años tanto para los hombres como para las mujeres.
- Sexo: es más frecuente en varones. En España, afecta a 1 de cada 20 hombres y a 1 de cada 30 mujeres.
- Factores hereditarios: una persona con antecedentes familiares de CCR tiene el doble de riesgo de desarrollarlo. Estos factores corresponden a un 10% de casos. También se relaciona con los síndromes hereditarios de Lynch y la poliposis adenomatosa familiar.
- Factores ambientales:
- Dieta: una alta presencia de grasas saturadas, carnes rojas procesadas, con poco consumo de frutas, verduras y fibra, influye en la aparición de este tipo de cáncer.
- Inactividad física y obesidad: un estilo de vida sedentario y un exceso de peso aumentan el riesgo.
- Tabaco: Los fumadores tienen una probabilidad de 30-40 % mayor que los no fumadores de fallecer de CCR. El tabaco puede ser la causa de aproximadamente el 12 % de los CCR.
- Enfermedades previas: personas que padecen enfermedad inflamatoria intestinal como colitis ulcerosa o enfermedad de Crohn tiene mayor riesgo de padecer CCR.
SÍNTOMAS DE CCR
El cáncer colorectal produce una serie de síntomas:
- Sangre en heces: es uno de los síntomas más frecuentes. Puede darse de dos formas:
- Sangre roja: frecuente en tumores de sigma y colon descendente
- Sangre negra: mezclada con las heces, dando lugar a deposiciones denominadas melenas. Tienen lugar cuando el tumor está situado en el colon ascendente.
- Cambio en el ritmo intestinal: se intercalan periodos de diarrea y estreñimiento en personas que previamente tenían un ritmo normal
- Heces estrechas: se debe a que el tumor estrecha el intestino y no permite el paso normal de las heces
- Dolor abdominal: generalmente inespecífico.
- Sensación de evacuación incompleta: especialmente en tumores localizados en la parte distal del colon
- Otros síntomas inespecíficos como cansancio, pérdida de peso, etc.
CRIBADO
El cribado del CCR consiste en la detección precoz, antes de que se desarrolle. Cada vez adquiere más significación debido a la reducción de la mortalidad que ello conlleva y su gran efectividad, pasando a ser de los pocos cánceres que cumplen los requisitos para el diagnóstico precoz. Podemos diferenciar dos grupos de riesgo:
- Riesgo medio: En pacientes a partir de 50 años, el diagnóstico precoz se lleva a cabo con en el test de sangre oculta en heces (TSOH)
- Riesgo alto: se trata de la población que tenga algún factor de riesgo como síndromes hereditarios de cáncer de colon (poliposis colónica, o adenomatosa familiar, cáncer colorrectal hereditario no poliposis CCHNP), cáncer colorrectal familiar u otras condiciones predisponentes. En este caso el diagnóstico precoz se lleva a cabo mediante colonoscopia.
Las principales pruebas de cribado son:
- Detección de sangre oculta en heces: se realiza recogiendo una muestra de heces para determinar la presencia de rastros de sangre.
Un resultado positivo del test significa que se ha detectado sangre en la muestra, que puede proceder de lesiones benignas (hemorroides, fisuras, pólipos adenomatosos), premalignas (pólipos adenomatosos) o malignas (cáncer).
Si el resultado es positivo será necesaria la realización de una colonoscopia y sino, hacer una sigmoidoscopia cada 5 años o colonoscopia cada 5-10 años.
Es un test sencillo y barato, el más utilizado en cribado poblacional.
Existen dos tipos de test:
- Bioquímicos: se basan en la detección de la actividad de pseudoperoxidasa del grupo Hemo, que no es específica de la hemoglobina humana. Por ello, sus resultados pueden estar influenciados por la presencia de globina de origen animal en alimentos cárnicos, y por vegetales y frutas con actividad peroxidasa.
- Inmunológicos: utilizan anticuerpos específicos frente a la globina humana, por lo que sus resultados no están influenciados por factores dietéticos. Su coste es mayor, pero su sensibilidad y especificidad son superiores a la de los test bioquímicos.
- Sigmoidoscopia: permite ver recto, sigma y la parte más distal del colon descendente, alcanza 65cm de recorrido, aquí se ubican el 60% de los pólipos y de los cánceres colorrectales. Permite extirpar pólipos.
- Colonoscopia: es un procedimiento en el que se explora el interior del colon y el recto por medio de un endoscopio que se introduce por el ano. Suele realizarse con sedación para evitar molestias. Mediante la colonoscopia, pueden realizarse biopsias o extirparse áreas sospechosas.
ESTADIOS DEL CÁNCER COLORRECTAL
La principal variable que condiciona su pronóstico es el estadio en el que se encuentra el tumor en el momento del diagnóstico: los tumores limitados a la pared del colon (estadio I) tienen una supervivencia a cinco años superior al 80%, mientras que si existe metástasis esta cifra es inferior al 5%.
- Estadio 0: cáncer in situ. Las células cancerosas se encuentran solo en la mucosa, o revestimiento interno, del colon o el recto.
- Estadio I: el cáncer ha atravesado la mucosa e invadido la capa muscular del colon o el recto. No se ha diseminado a tejidos cercanos o ganglios (T1 o T2, N0, M0).
- Estadio IIA: el cáncer ha crecido y atravesado la pared del colon o del recto, pero no se ha diseminado a tejidos o ganglios linfáticos cercanos (T3, N0, M0).
- Estadio IIB: el cáncer ha crecido a través de las capas musculares hasta llegar al revestimiento del abdomen. No se ha diseminado a ganglios linfáticos cercanos ni a ninguna otra parte (T4a, N0, M0).
- Estadio IIC: el tumor se ha diseminado a través de la pared del colon o del recto y ha invadido estructuras cercanas. No se ha diseminado a ganglios linfáticos cercanos ni a ninguna otra parte (T4b, N0, M0).
- Estadio IIIA: el cáncer ha crecido a través del revestimiento interno o en las capas musculares del intestino. Se ha diseminado hacia 1-3 ganglios linfáticos, o hacia un ganglio del tumor en tejidos que rodean el colon o el, pero no se ha diseminado hacia otras partes del cuerpo (T1 o T2; N1 o N1c, M0 o T1, N2a, M0).
- Estadio IIIB: el cáncer ha crecido a través de la pared intestinal o en los órganos circundantes y en 1-3 ganglios linfáticos, o hacia un ganglio del tumor en tejidos que rodean el colon o el recto. No se ha diseminado a otras partes del cuerpo (T3 o T4a, N1 o N1c, M0; T2 o T3, N2a, M0; o T1 o T2, N2b, M0).
- Estadio IIIC: independientemente de la profundidad con que se extendió el cáncer, se ha diseminado a 4 o más ganglios linfáticos, pero no a otras partes distantes del cuerpo (T4a, N2a, M0; T3 o T4a, N2b, M0; o T4b, N1 o N2, M0).
- Estadio IVA: el cáncer se ha diseminado a una sola parte distante del cuerpo, como el hígado o los pulmones (cualquier T, cualquier N, M1a).
- Estadio IVB: el cáncer se ha diseminado a más de 1 parte del cuerpo (cualquier T, cualquier N, M1b).
- Estadio IVC: el cáncer se ha diseminado al peritoneo. También puede haberse diseminado a otras partes y órganos (cualquier T, cualquier N, M1c).
TRATAMIENTO
El tratamiento se basa en la etapa en la que se encuentre el cáncer. La intervención quirúrgica para extirpar el tumor es la maniobra terapéutica fundamental en el CCR.
Si no es posible realizar la anastomosis de los extremos de las dos porciones intestinales tras retirar el tumor, se creará una ostomía digestiva de eliminación.
Puede administrarse también quimioterapia tras la cirugía como tratamiento adyuvante, durante aproximadamente 6 meses.
Según el estadio:
- Estadio 0: generalmente se puede extraer el pólipo o tumor canceroso mediante colonoscopia. Si es demasiado grande, de realizará una extirpación parcial del colon (colectomía parcial).
- Estadio 1: se realiza una cirugía de colectomía parcial
- Estadio II: se realiza una cirugía de colectomía parcial, junto con la extirpación de los ganglios linfáticos cercanos, y puede ser necesario administrar quimioterapia adyuvante
- Estadio III: se realiza una cirugía de colectomía parcial, junto con la extirpación de los ganglios linfáticos cercanos, y la administración de quimioterapia adyuvante. La radioterapia y la quimioterapia pueden ser las opciones para las personas no candidatas a cirugía.
- Estadio IV: es poco probable que la cirugía cure estos cánceres. Se realiza cirugía para eliminar la sección de colon afectada, los ganglios afectados y las áreas metastásicas. Si las metástasis no se pueden extirparse, se puede administrar quimioterapia antes de la cirugía (neoadyuvante)
Aproximadamente unas 70.000 personas son portadoras de una ostomía digestiva en España, la gran mayoría de ellos debido a una cirugía por cáncer colorrectal y cada año se producen en torno a 15.000 nuevos casos.
En 2012, la Asociación Española Contra el Cáncer precisaba que, de entre los 28.000 nuevos casos de cáncer de colon registrados en España cada año, al 30% de ellos se les practicará una ostomía, normalmente temporal (75% una colostomía y 25% una ileostomía).
En lo que se refiere al cáncer de recto, la incidencia de casos cada año es de unos 6.000; a un 30% se le practicará una ostomía, la mayoría de las veces definitiva.
OSTOMÍAS DIGESTIVAS
TIPOS DE OSTOMÍAS DIGESTIVAS
- De Nutrición: se utilizan en pacientes con trastornos de la nutrición (nutrición enteral a largo plazo, mantener la funcionalidad digestiva, evitar complicaciones de la nutrición por sonda nasogástrica, etc.)
- Gastrostomía: consiste en la colocación de una sonda en el estómago para poder alimentar a un paciente mediante nutrición enteral.
- Yeyunostomía: tiene el mismo objetivo que la gastrostomía. En este caso, la abertura se realiza en el yeyuno (parte del intestino delgado)
- De eliminación
- Cecostomía: ostomía de eliminación a nivel del ciego
- Colostomía: puede ser a nivel del colon ascendente, transverso, descendente o sigmoides. Es la exteriorización del colon a través de la pared abdominal para la eliminación de contenido fecal.
- Ileostomía: presenta la misma función que la ostomía, a nivel del intestino delgado.
Las principales ostomías de eliminación realizadas son la colostomía y la ileostomía, dependiendo de en qué porción está ubicada, colon o el intestino delgado.
Dependiendo del tramo del intestino donde encontremos la ostomía la consistencia y aspecto de las heces variará, y con ello los cuidados requeridos tanto para la misma como para la piel colindante.
- En las ileostomías, las heces son líquidas y ácidas con un ph muy irritante por su alto contenido en enzimas. El flujo es de unos 500-800 mL/día. El estoma se sitúa en el lado derecho del abdomen.
- En las colostomías de colon ascendente, el estoma queda situado en el lado derecho del abdomen y las heces son líquidas o semilíquidas.
- En las colostomías transversas, el estoma queda por encima del ombligo, las heces son más sólidas y las deposiciones menos frecuentes.
- En las colostomías descendentes, las heces están formadas y son sólidas, poco irritantes. El estoma queda ubicado en la parte izquierda del abdomen.
Según su temporalidad, las ostomías pueden ser:
- Temporales: realizadas en el caso de patologías como diverticulitis con peritonitis intensa, infartos intestinales, problemas anales complejos, cáncer de colon, cáncer de recto. En estos casos, el intestino se reconstruye en una segunda cirugía.
- Definitivas: realizadas en casos de cáncer de recto bajo y avanzado, tumores complejos de ano, colitis ulcerosa complicada, etc
DISPOSITIVOS COLECTORES
Los sistemas colectores se utilizan para la recogida de los fluidos intestinales que salen por el estoma. Están formados por dos partes: la bolsa de recogida y el adhesivo para fijar a la piel.
El dispositivo colector debe reunir una serie de características:
- Recogida óptima de los fluidos
- Tamaño adecuado al estoma: los dispositivos pueden ser recortables o venir precortados según tallas para el tamaño del estoma.
- Proteger la piel periestomal: los materiales del dispositivo deben prevenir la irritación de la piel y evitar fugas.
- Impermeable a olores: los dispositivos cuentan con filtros de gases para facilitar la salida y controlar el olor.
- Discreción, seguridad y fácil aplicación para la persona ostomizada.
La elección del dispositivo dependerá de:
- Características del efluente: líquido, sólido o semilíquido. Esto variará en función del tipo de ostomía.
- En ileostomías, se recomienda utilizar bolsas con abertura de tipo pinza en el extremo distal, para poder vaciar deposiciones líquidas.
- En colostomías, se utilizarán bolsas cerradas. Pueden tener una válvula para facilitar la liberación de gases.

Ilustración 3. Bolsas de ostomía. Fuente: Coloplast.
- Estado de la piel periestomal: el dispositivo puede ser de doble sistema: la placa adhesiva se mantiene fijada a la piel y sólo se cambia la bolsa, o simples, en los que la bolsa de recogida lleva incorporada la placa adhesiva y se cambia todo de cada vez.

Ilustración 4. Bolsas de ostomía. Fuente: Coloplast.
- Tiempo transcurrido tras la intervención quirúrgica y estado del estoma:
- Existen bolsas transparentes, que permiten observar el estoma y valorar el contenido fecal.
- En el domicilio, la persona utiliza bolsas opacas de color similar al dela piel para minimizar la visión del contenido.
OBJETIVOS
Los objetivos que se intentan responder con este trabajo son:
Como objetivos principales:
- Averiguar la calidad de vida que presentan los pacientes sometidos a ostomías digestivas a largo plazo tras la intervención.
- Describir las estrategias de educación para la salud que deben explicarse a dichos pacientes para su autocuidado en domicilio.
Como objetivos secundarios:
- Explicar los tipos de cáncer y sus diferentes estadios
- Describir los diferentes tipos de ostomías que se practican en la actualidad
METODOLOGÍA
Se ha realizado una revisión bibliográfica de la literatura científica para obtener información sobre la calidad de vida de los pacientes a los que se les ha practicado una ostomía digestiva y la educación para la salud que debe proporcionárseles para su autocuidado en domicilio.
Los descriptores DECs utilizados fueron: “neoplasms”, “epidemiology”, “colorrectal neoplasms”, “digestive ostomy”, “quality of life”, “nurse”, “health education” combinados entre sí y mediante el operador booleano “AND”.
Para efectuar la búsqueda bibliográfica se emplearon los siguientes recursos:
- Pubmed fue la base de datos principal, por ser la que más literatura científica almacena.
- Google Académico como orientación inicial, por recopilar artículos principalmente en español.
- Páginas webs de sociedades referentes en el cáncer: American Cancer Society, National Cancer Institute, American Society of Clinical Oncology.
Para delimitar los artículos encontrados en dichas bases de datos, se han empleado criterios de inclusión y exclusión utilizando los limitadores del buscador y eliminando los estudios que no cumplieran dichos requisitos.
Los criterios de inclusión establecidos fueron: Idioma español o inglés, publicación entre los años 2010-2018
Se estableció como criterios de exclusión: Estudios referentes a población pediátrica y estudios que no utilizan una escala validada para medir la calidad de vida
Simultáneamente se efectuó una búsqueda manual de títulos procedentes de las referencias bibliográficas de los documentos consultados.
Tras aplicar los criterios de selección de los artículos, se analizaron 30 estudios de investigación y páginas web.
RESULTADOS
CALIDAD DE VIDA EN PACIENTES CON OSTOMÍAS
Según la OMS, la calidad de vida se define como: La percepción que un individuo tiene de su lugar en la existencia, en el contexto de la cultura y del sistema de valores en el que vive y en relación con sus objetivos, sus expectativas, sus normas, sus inquietudes. Se trata de un concepto muy amplio que está influido de modo complejo por la salud física del sujeto, su estado psicológico, su nivel de independencia, sus relaciones sociales, así como su relación con los elementos esenciales a su entorno
Actualmente, el término que ha adquirido mayor importancia en la medicina es el de “calidad de vida relacionada con la salud” (CVRS), que se define como: el nivel de bienestar derivado de la evaluación que la persona realiza de diversos dominios de su vida, considerando el impacto que en éstos tiene su estado de salud.
El cuestionario SF-36 es un instrumento para medir la CVRS en población general. Contiene 36 ítems que cubren dos áreas, el estado funcional y el bienestar emocional, agrupadas en 8 dimensiones: el funcionamiento físico, las limitaciones por problemas físicos, dolor caporal, relaciones sociales, salud mental, problemas emocionales, vitalidad y fatiga, y la propia percepción general de la salud. Las puntuaciones van de 0 (el peor estado de salud) a 100 (el mejor).
En cuanto a calidad de vida y cáncer, hay una gran relación, ya que, a nivel psicológico, el cáncer produce un gran impacto en la persona y en las personas de su entorno. A día de hoy la palabra cáncer sigue estando muy ligada al significado de muerte en la sociedad. El temor y la incertidumbre que se presenta por no saber lo que va a ocurrir o no saber controlar la situación. Hacer un estudio sobre la calidad de vida en el paciente en ese momento es fundamental, nos permite ver de forma objetiva lo que el paciente siente y así poder tomar medidas personalizadas sobre el mismo. Además, la calidad de vida es un factor fundamental a la hora de evaluar resultados, ya que va a influir en la toma de decisiones terapéuticas por parte del paciente.
El estudio de la calidad de vida en pacientes oncológicos es importante porque permite:
- Conocer el impacto de la enfermedad, del tratamiento y sus efectos secundarios
- Conocer más profundamente al enfermo y a su enfermedad
- Evaluar las terapias paliativas
- Facilitar la rehabilitación de los pacientes
- Reealizar un cuidado específico adaptado a sus necesidades
- Solucionar las dificultades que aparezcan en su proceso clínico
La ostomía tiene una serie de repercusiones que afectan tanto al paciente como a la familia y al sistema. Ser portador de un estoma representa un gran impacto en la vida del paciente, ya que, tras la intervención quirúrgica, la persona experimenta una serie de cambios que pueden afectar a todas las dimensiones de su vida.
- Cambios en sus hábitos higiénico-dietéticos puesto que, a partir de ese momento, la persona será incontinente, debiendo recoger las heces en una bolsa o sistema colector.
- Cambios en sus hábitos alimenticios, teniendo que individualizar su alimentación en función de la porción del intestino abocada y de las características del efluente.
- Cambios en el modo de vestir para disimular el dispositivo colector.
- Cambios en sus relaciones sociales.
- Cambios en el modo de vivir la sexualidad
La adaptación a la ostomía y la percepción que los pacientes tienen de su calidad de vida va a depender de factores como el sexo, la edad, el nivel de estudios, el tipo de ostomía, el tiempo de permanencia del estoma, y el tiempo transcurrido desde la cirugía.
La calidad de vida viene también determinada por el tipo de dispositivo colector utilizado, el seguimiento de la ostomía en consulta, y la autonomía para cambiarse la bolsa.
Las ostomías permanentes suponen mayor calidad de vida que las temporales al año de la intervención quirúrgica. Esto es debido a que, aunque el impacto psicológico puede ser mayor en un principio, el autocuidado mejora con el tiempo, y que sea permanente le exige al paciente mejorar su técnica.
Es importante conocer la repercusión de la colostomía en cada paciente, no todos los pacientes van a asimilarlo de igual forma.
INSTRUMENTOS PARA VALORAR LA CALIDAD DE VIDA EN EL PACIENTE OSTOMIZADO
Cuestionario Montreux
El cuestionario Montreux ha sido desarrollado para evaluar la calidad de vida de un paciente portador de ostomía.
Fue validado en 16 países de Europa y utilizado en unos 4000 pacientes.
Recoge 35 ítems sobre factores relacionados con la calidad de vida, organizados en tres secciones:
- calidad de vida relacionada con el bienestar físico, psicológico, imagen corporal, dolor, actividad sexual, nutrición, preocupaciones sociales y manejo de dispositivos. Reúne 23 preguntas.

- autosuficiencia relacionada con los cuidados higiénicos del estoma: 5 preguntas.

- aceptación del estoma y relaciones familiares. Formado por 6 cuestiones.

Cuestionario Stoma-QOL
El cuestionario Stoma-QoL ha sido desarrollado para valorar la calidad de vida de las personas ostomizadas.
En él se tratan las siguientes cuestiones: las preocupaciones de los afectados con respecto a dormir, las preocupaciones de los afectados con respecto a mantener relaciones íntimas, las preocupaciones de los afectados con respecto a su relación con familiares y amigos, y las preocupaciones de los afectados con respecto a relacionarse con otras personas que no sean familiares o amigos.
El cuestionario consta de 20 preguntas que abarcan cuatro dominios:
- Sueño
- Actividad general (incluidos los factores de su sistema colector para ostomía)
- Relación con la familia y amigos cercanos
- Relaciones sociales con otras personas, no familiares ni amigos cercanos.
Cada pregunta tiene cuatro posibles respuestas tipo Likert: 1 Siempre, 2 algunas veces, 3 raras veces, 4 nunca. Las puntuaciones del cuestionario van de 20 a 80, pero se aplica una tabla de conversión de los resultados del mismo para obtener una escala que va desde 0 (el peor estado de salud) a 100 (el mejor estado de salud).

Ilustración 5. Cuestionario Stoma-QOL. Fuente: Coloplast.
COH-QOL-Ostomy
The City of Hope-Quality of Life-Ostomy Questionnaire es un cuestionario formado por 43 ítems en los que se valora la calidad de vida del paciente ostomizado según cuatro escalas de bienestar: físico, psicológico, social y espiritual.
EORTC QLQ-CR38
Es un cuestionario de la European Organization for Research and Treatment of Cancer específico para aquellos 11 pacientes que sufren cáncer colorrectal.
Se divide en dos aspectos:
- funcionalidad de las personas (imagen corporal, desempeño sexual, perspectivas de futuro)
- síntomas que pueden aparecer en estos pacientes (problemas urinarios, gastrointestinales, efectos secundarios de la quimioterapia, problemas relacionados con el estoma, sexuales, pérdida de peso)
QUALYPOLL
Es un cuestionario validado en población española, que cuenta con 13 ítems, mediante los que se evalúan tres dimensiones diferentes: psicológica, autopercepción, dependencia.
RESULTADOS DE LOS INSTRUMENTOS DE MEDIDA
Un estudio realizado en varios hospitales de Madrid sobre la calidad de vida en pacientes con ostomías digestivas de eliminación obtuvo como resultados principales que:
- En el cuestionario SF-36, obtenían puntuaciones más altas, los pacientes más jóvenes, los hombres, personas con estudios medios o superiores, con ileostomías y con estomas temporales.
- También en el cuestionario Stoma-QOL los pacientes más jóvenes y con estudios medios y superiores puntuaban más alto.
Un estudio realizado en México utilizando el cuestionario Stoma-QOL, reveló que:
- el 85% de las personas con ostomías de eliminación se ponen nerviosas y les preocupa que el dispositivo colector se despegue y genere olor.
- el 73% refiere que el dispositivo colector le condiciona la elección de ropa para poder disimularlo.
- al 80% le preocupa que la ostomía genere ruidos, olor, y no localizar profesionales sanitarios si tienen problemas con la ostomía en lugares públicos.
- el 65% se siente a disgusto con su apariencia física con la ostomía y que ha perdido atractivo sexual
- el 50% les preocupa incomodar al resto de personas con su ostomía y rehúyen el contacto físico.
Otro estudio realizado también en México utilizando el cuestionario Montreux obtuvo los siguientes resultados:
- Autosuficiencia: el 70% de los pacientes se sienten seguros para limpiar el estoma, el 76% para cambiar el dispositivo colector
- La puntuación media obtenida fue de 84.9 puntos.
- Calidad de vida: el 70% expresa una buena calidad de vida, excepto para la actividad sexual, ya que el 60% tienen miedo al olor y a las fugas durante las relaciones.
- La puntuación media obtenida fue de 73.16 puntos.
- Cuestiones generales: el 55% acepta el estoma y el 48% considera que puede seguir haciendo las actividades que hacía antes de tener el estoma.
- La puntuación media fue de 70 puntos.
- La puntuación en el índice de calidad de vida del cuestionario osciló entre 60.8 y 81.2 (sobre un máximo de 100 puntos).
Un estudio realizado en China, a pacientes con colostomía permanente a consecuencia derivada de un cáncer rectal, describió una buena calidad de vida de los pacientes, utilizando el cuestionario EORTC QLQ-CR38.
En esta investigación, el primer mes era el más importante para la recuperación de los pacientes. En este período, se obtenían puntuaciones bajas en la encuesta, pero 6 meses después las puntuaciones eran incluso mejores que en el período preoperatorio, a excepción de la percepción de la imagen corporal y la vida social, que no había vuelto a su estado previo.
El profesional de enfermería tiene un papel fundamental en la mejora de la calidad de vida de los pacientes con ostomías digestivas.
Un plan educativo para los autocuidados que precisan los pacientes mejoraría la calidad de vida en términos de:
- Adaptación a la nueva situación.
- Aceptación y adopción de la rutina diaria del autocuidado
- Prevención, disminución y detección temprana de la presencia de complicaciones
- Reincorporación a la vida laboral o a la vida diaria habitual
- Vinculación de la persona al grupo de ostomizados para intercambiar experiencias, sentirse acogido y comprendido de la mano de personal sanitario que les guía
EDUCACIÓN PARA LA SALUD EN PACIENTES OSTOMIZADOS
Las ostomías digestivas son muy diversas y específicas en cuanto a cuidados y observación dependiendo del motivo por el que se realicen o el tramo en el que se encuentren.
Bodega Urruticoechea et al mostraron en un estudio realizado en 2013 que la educación sanitaria constituye una gran herramienta para la mejora de la calidad de vida de la persona ostomizada.
Un paciente perfectamente informado obtendrá beneficios como una más rápida y mejor adaptación a la ostomía, una disminución de complicaciones, una detección precoz de las mismas y un aumento y refuerzo del autocuidado.
La educación sanitaria debe ser llevada a cabo de forma humana y requiere realizarse de forma integral. El profesional de Enfermería tiene un papel muy importante en los cuidados y en la enseñanza de los autocuidados al paciente ostomizado.
Un estudio realizado por enfermeros en toda España y coordinado por el Instituto de Investigación ANTAE demostró que cuando los pacientes ostomizados tienen acceso a una enfermera experta en Estomaterapia el coste sanitario se reduce un 48% y su calidad de vida mejora un 15%.
Desde su ingreso en el hospital como tras su alta a domicilio, la enfermera es la persona capacitada para aportar las recomendaciones necesarias a estos pacientes.
Los pacientes ostomizados requieren una atención y un tratamiento especializado que fomente tanto su independencia y su calidad de vida como la de sus familiares y cuidadores. En el momento del alta hospitalaria, el paciente debe ser capaz de realizarse la higiene y el cambio de dispositivo colector por sí mismo.
Los cuidados de la ostomía deben comenzar antes de que se realice. Las intervenciones de enfermería en la consulta preoperatoria van encaminadas a ayudar al paciente a entender su diagnóstico y pronostico, enseñar habilidades de cuidado higiene en su futuro estoma y apoyar emocionalmente al paciente.
Previo a la intervención quirúrgica, se realiza el marcaje del estoma para elegir la localización más adecuada y reducir las complicaciones postoperatorias. Debe seleccionarse el lugar evitando prominencias óseas, cicatrices, pliegues de la piel, y teniendo en cuenta que debe ser una zona en la que la piel esté sana y sin lesiones. Es preferible colocarlo por debajo de la cintura del pantalón, lo que facilitará su manejo y perjudicará menos la imagen corporal del paciente al quedar ubicado en un lugar discreto.
El apoyo de los familiares al paciente resulta fundamental, ya que la familia es un recurso terapéutico imprescindible a lo largo del proceso de recuperación y durante el aprendizaje de los cuidados. Su papel es muy importante para la consecución de un sentimiento de aceptación por parte del paciente.
Los diagnósticos de Enfermería NANDA que se pueden encontrar en un paciente ostomizado son:
|
AMBITO FÍSICO
|
- Desequilibrio nutricional.
- Riesgo de desequilibrio de volumen de líquidos.
- Incontinencia fecal.
- Riesgo de infección.
- Deterioro de la integridad cutánea.
- Insomnio
|
|
AMBITO PSICOLÓGICO
|
- Conocimientos deficientes.
- Riesgo de baja autoestima crónica.
- Trastorno de la imagen corporal.
- Afrontamiento ineficaz.
- Ansiedad.
- Temor.
|
|
AMBITO SOCIAL
|
- Déficit de actividades recreativas.
- Deterioro de la interacción social.
|
Hay ciertos aspectos educativos en los que se considera fundamental intervenir:
- Higiene del estoma
- Dispositivo colector
- Dieta a seguir
- Irrigación del colon
- Posibles complicaciones del estoma y la piel periestomal
CUIDADOS HIGIÉNICOS
- Se recomienda realizar la higiene del estoma con una esponja suave, agua tibia y jabón neutro.
- Realizar la higiene con movimientos circulares suaves de dentro para fuera
- Secar sin frotar
- La placa adhesiva debe retirarse de arriba abajo sujetando firmemente la piel para no provocar daños en ella.
- Evitar productos para el cuidado de la piel que contengan alcohol (pueden secar la piel) o aceites (puede dificultar el pegado de la bolsa) sobre la piel alrededor del estoma.
ELECCIÓN Y CAMBIO DEL DISPOSITIVO COLECTOR
Un dispositivo colector está formado por dos partes: la bolsa colectora y el adhesivo para fijar a la piel.
- Para prevenir problemas en la piel periestomal, se recomienda utilizar dispositivos de doble sistema: la placa adhesiva permanece fijada a la piel durante varios días y se cambia la bolsa cuando precise.
- Los dispositivos dobles se cambian: la bolsa cada 24-48h y el adhesivo cada 3-4 días.
- El adhesivo se coloca de abajo hacia arriba, realizando un pequeño masaje para que quede correctamente pegado a la piel.
- La bolsa se empieza colocando por debajo del estoma, apretando los anillos y la bolsa de modo circular.
- Los dispositivos abiertos se cambian cada 24-48h.
- Si utiliza una bolsa con adhesivo recortable, se debe medir el diámetro del estoma y recortar la placa según su tamaño.
- Se recomienda cambiar la bolsa cuando esté llena por la mitad o cuando presente riesgo de fugas.
- No se debe pinchar nunca la bolsa colectora para retirar los gases.
CONSEJOS NUTRICIONALES
Van a depender de si se trata de una ileostomía o una colostomía, pero las recomendaciones generales son:
- Dieta variada y sana
- Comer despacio y masticar bien para disminuir los gases
- Comer cinco-seis veces al día en poca cantidad, evitando ingestas copiosas.
- Mantener un horario fijo de comidas.
- Beber abundante agua: entre un litro y medio y dos litros.
- Evitar tumbarse inmediatamente después de la comida
- Algunos alimentos influyen en el olor de las heces o en la aparición de gases.
- Flatulencias: aumentan con las bebidas gaseosas, legumbres, espárragos, coliflor, brócoli, repollo…
- Olor: disminuye con el yogur, cuajada, mantequilla, requesón, etc.; y aumenta con el ajo, cebolla, col, legumbres, pescado azul.
En colostomías:
- Incluir alimentos con abundante fibra como frutas, verduras y legumbres porque permiten un buen tránsito intestinal, evitando estreñimiento y diarrea
En ileostomías:
- Dieta sin residuos, es decir, baja en fibra, para conseguir heces más consistentes y menos agresivas para la piel. Evitar especialmente espinacas y cítricos.
- Utilizar los licuados para eliminar la fibra de frutas y verduras.
- Dieta baja en grasas.
- Disminuir aporte de sustancias irritantes: café, alcohol, picantes…
- Incluir alimentos basificantes para evitar heces irritantes: almendras, patatas, olivas, caldos vegetales, etc.
ADAPTARSE A LA VIDA DIARIA
- La ducha puede realizarse con o sin bolsa, teniendo en cuenta ciertas consideraciones:
- En una ducha sin bolsa, hay que evitar agua y presión fuerte sobre el estoma
- En una ducha con bolsa, hay que tapar el filtro de la bolsa para evitar que se estropee.
- Se puede utilizar todo tipo de ropa, evitando la presión directa de cinturones en la zona de la ostomía.
- Se pueden practicar actividades de ocio y deportivas. Existen dispositivos para adaptar el estoma a la piscina y la playa.
- En el caso de viajar, se recomienda llevar bolsas de recambio, y que el cinturón de seguridad del coche no comprima el estoma (se pueden utilizar adaptadores como los de las embarazadas).
- Pueden aparecer problemas con la sexualidad debido al cambio en la imagen corporal, aparición de dolor en las relaciones, o disfunciones sexuales. El tratamiento se basa en la información y la escucha activa. Para una sexualidad gratificante, la persona deberá aceptar su cuerpo, hablar con su pareja, etc.
IRRIGACIÓN
Algunas veces, en pacientes con colostomías descontentes y sigmoides, es posible la continencia mediante una técnica denominada irrigación. Consiste en la introducción de agua a temperatura corporal a través del estoma.
Al introducir el agua, como consecuencia de la distensión del colon se producen contracciones que provocan la expulsión del contenido fecal.
La evacuación completa del colon deja el intestino vacío y con capacidad para retener todo el material fecal formado hasta la siguiente irrigación.
Esto permitiría al paciente el poder usar un dispositivo más pequeño o incluso sustituirlo por un tapón de estoma hasta la próxima irrigación.
El profesional sanitario es el que valorará si puede aplicarse esta técnica según cada caso, siendo imprescindible que le enseñe al paciente cómo hacerlo.
Material necesario:
- Bolsa de irrigación: se llenará con agua templada
- Cono: para la introducción de agua por el estoma
- Manga de irrigación:
- Pinza para cerrar la bolsa una vez concluida la irrigación hasta que finaliza la evacuación
- Cinturón y placa para adaptar la manga y el cinturón
- Lubricante
Pasos a seguir:
- Retirar el dispositivo colector y limpiar la piel periestomal
- Colocar el cinturón bien ajustado y la manga sobre la placa de plástico con el cinturón
- Llenar la bosa con agua templada, colgar la bolsa a la altura del hombro y purgar el equipo
- Lubricar el cono e introducir en el estoma. Abrir la válvula de control e introducir el agua en la ostomía de forma lenta
- Retirar cono y colocar pinza en la parte superior de la manga para evitar fugas
- A continuación, se produce la evacuación inmediata sobre el inodoro.
- Finalmente, limpiar estoma y colocar dispositivo elegido, que suele ser mini bolsa u obturador.
RECONOCIMIENTO DE POSIBLES COMPLICACIONES
Es necesario evaluar el estoma y la piel periestomal inmediatamente después de la intervención quirúrgica para controlar el proceso de cicatrización y como referencia en el futuro o en el caso de que surgieran complicaciones.
Se estima que alrededor del 50% de los pacientes ostomizados van a tener algún tipo de complicación relacionada con el estoma.
Las complicaciones suponen un aumento de la estancia hospitalaria y de los cuidados en atención primaria que precisa el paciente, lo que conlleva un mayor estrés para éste y también un coste sanitario más elevado.
La prevalencia y las consecuencias negativas relacionadas con las complicaciones refuerzan la necesidad de evaluar el estoma y la piel periestomal regularmente, al menos durante todo el año posterior a la cirugía.
Se debe informar a pacientes y familiares sobre los factores de riesgo que influyen en la aparición de complicaciones.
Las complicaciones se pueden dividir en dos categorías generales:
Complicaciones del estoma:
- Inmediatas
- Edema: Inflamación fisiológica del intestino, al movilizarlo y sacarlo a la pared abdominal. El tratamiento será colocar compresas con suero salino hipertónico sobre el estoma y ajustar el dispositivo sin rozarlo.
- Hemorragia: Pérdida de sangre a través de un vaso a nivel de sutura o por una úlcera en la mucosa del estoma. El tratamiento será compresión sobre la hemorragia.
- Isquemia, necrosis: Obstrucción del flujo sanguíneo en el segmento de colon que se ha exteriorizado formando el estoma. Se deberá observar y valorar su estado cada 8 horas. Evitar cambios frecuentes del dispositivo colector.
- Retracción del estoma: Se debe a un estrechamiento de la luz intestinal. La actuación en este caso será realizar una dilatación digital, aportar líquidos y mantener una dieta rica en fibra.
- Tardías
- Hernia paraestomal: es un fallo de la pared abdominal por la que se protegen las asas intestinales recubiertas por peritoneo. Se debe evitar realizar esfuerzos físicos, y utilizar una prenda de compresión abdominal cuando se esté en decúbito supino.
- Prolapso: es una protusión excesiva del asa intestinal sobre el plano cutáneo. Se tratará de reducir manualmente mediante masajes abdominales, lavar con agua y suero frío y adaptar el dispositivo para que no lesione la mucosa.
- Retracción: es el hundimiento del estoma hacia dentro. Da lugar a una estenosis del estoma. Se debe vigilar la permeabilidad y utilizar colectores cuyo disco adhesivo sea convexo.
- Estenosis: es el estrechamiento de la luz del estoma. Se debe medir regularmente el estoma y dilatarlo manualmente cada 15 días.
Complicaciones de la piel periestomal:
- Dermatitis periestomal: se debe a que la piel es continuamente agredida por los fluidos fecales y los dispositivos.
- Granulomas: son lesiones cutáneas no neoplásicas, consecuencia de la irritación de la piel, mal ajuste del dispositivo. Se debe proteger la piel periestomal con pastas o discos protectores, y emplear un dispositivo de 2 piezas.
APOYO EMOCIONAL
La realización de un estoma digestivo supone un gran cambio que afecta a la esfera física, emocional y de relación con los demás. La persona recientemente ostomizada percibe la situación como una amenaza a su integridad física y a su estilo de vida.
Suele estar presente un trastorno de la imagen corporal. La persona rechaza el estoma y realizarse los cuidados, rechaza mirarse la zona, continuar con las relaciones sociales que tenía antes de la operación.
La atención integral al paciente ostomizado debe abarcar todas sus facetas: física, psíquica y social.
El apoyo psicológico y la educación e información sobre el manejo de la ostomía ofrecidos por la enfermera pueden ayudar a mitigar los sentimientos negativos que sufre el paciente y a que pueda adaptarse mejor su nueva situación.
La enfermera debe proporcionar al paciente estrategias para afrontar los cambios físicos sufridos y enseñarle recursos para que se sienta más seguro consigo mismo y recuperar su vida social en un entorno familiar y comunitario.
También es importante animar al paciente a que vuelva a incorporar a su vida diaria aquellas actividades que antes realizaba (deporte, ocio, etc.) como si es posible, retomar su vida laboral.
La falta de apoyo profesional, social y familiar a los pacientes ostomizados puede llevarlos fácilmente a estados depresivos.
CONCLUSIONES
El cáncer agrupa a un conjunto de enfermedades relacionadas en las que algunas células del organismo empiezan a dividirse sin control y se diseminan por los tejidos cercanos, dificultando el funcionamiento normal del organismo. Es una enfermedad genética que se produce por alteraciones en el ADN de la célula, las cuales son responsables de un crecimiento anormal.
El cáncer colorrectal (CCR) es el que se origina en el colon o recto. Es una de las neoplasias malignas más frecuentes del aparato digestivo, la segunda más frecuente en países desarrollados y responsable del 10% de las muertes por cáncer.
La intervención quirúrgica para extirpar el tumor es la maniobra terapéutica fundamental en el CCR. Aproximadamente unas 70.000 personas son portadoras de una ostomía digestiva en España.
La adaptación a la ostomía y la percepción que los pacientes tienen de su calidad de vida va a depender de factores como el sexo, la edad, el nivel de estudios, el tipo de ostomía, el tiempo de permanencia del estoma, y el tiempo transcurrido desde la cirugía.
La calidad de vida viene también determinada por el tipo de dispositivo colector utilizado, el seguimiento de la ostomía en consulta, y la autonomía para cambiarse la bolsa.
La educación para la salud es muy importante en un paciente ostomizado. La enfermera es el profesional sanitario encargado de esta función y debe abarcar los siguientes temas: Higiene del estoma, dispositivo colector, dieta a seguir, irrigación del colon, posibles complicaciones del estoma y la piel periestomal, apoyo emocional.
BIBLIOGRAFÍA
- American Cancer Society. [sede Web] Atlanta, [acceso 30 abril 2018] Disponible en: https://www.cancer.org/es/
- National Cancer Institute [sede Web] Bethesda [acceso 30 abril 2018] Disponible en: https://www.cancer.gov/
- American Society of Clinical Oncology [sede Web] Alexandria [acceso 30 abril 2018] Disponible en: https://www.cancer.net/es
- SEOM. Sociedad Española de Oncología Médica. Las cifras del Cáncer en España. 2017. [acceso 30 abril 2018] Disponible en: https://www.seom.org/seomcms/images/stories/recursos/Las_cifras_del_cancer_en_Esp_2017.pdf
- Fernández Camiñas JA, Méndez López E, Lorenzo Díaz C, Sobrado Otero MJ, Barral Rodríguez MJ, Pérez Taboada MJ. Guía de ayuda al paciente con ostomía de eliminación intestinal. Paraninfo Digital. 2011 (Acceso 3 de diciembre de 2014); 13. Disponible en: http://0-www.index-f.com.avalos.ujaen.es/para/n13/pdf/p058.pdf
- Bodega Urruticoechea C, Marrero González CM, Muñiz Toyos N, Pérez Pérez AJ, Rojas González AA, Vongsavath Rosales S. Cuidados holísticos y atención domiciliaria al paciente ostomizado. ENE, Revista de Enfermería. 2013 (Acceso 2 de diciembre de 2014); 7(2). Disponible en: http://0-www.index-f.com.avalos.ujaen.es/ene/7pdf/7206.pdf
- Gema Romero. El Consejo General de Enfermería reclama la implantación de la enfermera estomaterapeuta en todo el SNS. Organización Colegial de Enfermería. 2014 [acceso 30 abril 2018]. Disponible en: http://www.consejogeneralenfermeria.org/index.php/sala-de-prensa/noticias/item/8087-el-consejo-general-de-enfermeria-reclama-la-implantacion-de-la-enfermera-estomaterapeuta-en-todo-el-sns
- Hano García OM, Wood Rodríguez L, Galbán García E, Abreu Vázquez MR. Factores de riesgo para el cáncer colorrectal. Rev Cubana Med 2011; 50:118-32.
- Díaz Tasende J, Marín Gabriel JC. Cribado del cáncer colorrectal mediante test de sangre oculta en heces. Rev Esp Enferm Dig 2008; 100: 315-19.
- De Frutos Muñoz R, Solís Muñoz M, Hernando López A, Béjar Martínz P, Navarro Antón C, Mayo N. Calidad de vida de los pacientes con colostomía e ileostomía a corto y medio plazo. Metas de Enferm 2011; 14: 24-31
- Cruz-Castañeda O, Pat-Castillo L, Esquivel-Romero BE, Espinosa-Esteves JM, Rivas-Espinosa JG. Calidad de vida en la Persona con Ostomías de Eliminación. Portales médicos [Internet] 2015 [acceso 30 abril 2018] Disponible en: https://www.revista-portalesmedicos.com/revista-medica/calidad-de-vida-ostomia/
- García Martínez C, García Cueto B. Cuidados de enfermería al paciente ostomizado. RqR Enfermería Comunitaria [Internet] 2017 [acceso 3 abril 2018] 5(4). Disponible en: http://www.seapaonline.org/UserFiles/File/Revistas/Otono%202017/RevistaRqR_Otono2017_PacienteOstomizado.pdf
- García ME, Carmen A, De la Quintana P, Vaquer G. Afectación psicológica y calidad de vida del paciente ostomizado temporal y definitivo. Estudio Stoma Feeling. Metas Enferm. 2015/2016; 18:24-31.
- Vázquez MC, Poca T. Manual de cuidados en ostomías. Madrid: Difusión Avances de Enfermería; 2009.
- Mahjoubi B, Kiani Goodarzi K, Mohammed-Sadegui H. Quality of life in stoma patients: appropiate and inappropiate stoma sites. World J Surg. 2010; 34:147-52.
- Krouse RS, Herrinton LJ, Grant M, Wendel CS, Green SB, Mohler MJ, et al. Health-related quality of life among long-term rectal cáncer survivors with an ostomy: manifestations by sex. J Clin Oncol. 2009; 27:4664-70.
- Marzo Castillejo M, Bellas Beceiro B, Melus Palazón E, Nuin Villanueva M, Vela Vallespín C, Vilarrubi Estrella M. Prevención del cáncer colorrectal. Grupo de Prevención del Cáncer del PAPPS de semFYC. Editorial. Rev Clín Med Fam. 2010; 3(2):63-4.
- Málaga López A, Salas Trejo D, Sala Felis T, Ponce Romero M, Goicoechea Sáez M, Andrés Martínez M et al. Programa de cribado de cáncer colorrectal de la comunidad valenciana. Resultados de la primera ronda 2005-2008. Rev Esp Salud Pública. 2010;84(6):731-43.
- Arias ML, Cantarino I, De La Quintana P, Estrada MA, Adelina F, Martínez FJ, et al. Qualypoll: cuestionario que mide la calidad de vida en los pacientes ostomizados. Rev Enferm. 2008;31(4):42-48.
- Charúa L, Benavides CJ, Villanueva JA, Jiménez B, Abdo JM, Hernández E. Calidad de vida del paciente ostomizado. Cir Cir 2011; 79:149-155.
- Sprangers MAG, Velde A, Aaronson NK. The construction and testing of the EORTC colorectal cancer-specific quality of life questionnaire module (QLQ CR-38). Eur J Cancer. 1999;35(2):238-247.
- Valdivieso MF, Zárate A. Calidad de vida en pacientes con cáncer de recto. Rev Med Clin Condes. 2013:24(4):716-721.
- Kement M, Gezen C, Aydin H, Haksal M, Can U, Aksakal N, et al. A descriptive survey study to evaluate the relationship between socio-demographic factors and quality of life in patients with a permanent colostomy. Ostomy Wound Manage. 2014;60:18-23.
- Anaraki F, Vafaie M, Behboo R, Esmaeilpour S, Maghsoodi N, Safaee A et al. The city of hope-quality of life-ostomy questionnaire: persian translation and validation. Ann Med Health Sci Res. 2014;4(4):634-637.
- Vilagut G, Ferrer M, Rajmil L, Rebollo P, Permanyer-Miralda G, Quintana JM, et al. El cuestionario de salud SF-36 español: una década de experiencia y nuevos desarrollos. Gac Sanit. 2005; 19:135-50.
- Álvarez Sánchez M, Navarrete Gómez CM, Martínez Jiménez MR. Enfermeras en el cuidado de una ostomía digestiva. Portales Médicos [Internet] 2017 [acceso 30 abril 2018] Disponible en: https://www.revista-portalesmedicos.com/revista-medica/cuidados-ostomia-digestiva/
- De Miguel M, Jiménez F, Parajó A. Estado actual de la prevención y tratamiento de las complicaciones de los estomas. Revisión de conjunto. Cir Esp. 2014;92(3):149-156.
- Bonill C, Hueso C, Celdrán M, Rivas C, Sánchez I, Morales J. Viviendo con un estoma digestivo: la importancia del apoyo familiar. Index de Enfermería. 2013;22(4).
- Gómez del Río N, Mesa Castro N, Caraballo Castro C, Fariña Rodríguez A, Huertas Clemente M, Gutiérrez Fernández. Los cuidados de enfermería en el impacto psicológico del paciente ostomizado. ENE, Revista de Enfermería. 2013;7(3).
- NNNconsult.com [sede Web]. [Acceso 30 abril 2018]. Disponible en http://www.nnnconsult.com


 https://orcid.org/0000-0002-5408-6263
https://orcid.org/0000-0002-5408-6263